¿Cómo interrumpir el contagio de “comunidad a hospital y de hospital a comunidad” por COVID-19?
Resumen del artículo “Interrumpiendo la transmisión del COVID-19 implementando el control grupal de movilidad mejorado: implicaciones a la prevención global y esfuerzos de contención” escrito por Muh-Yong Yen (Division of Infectious Diseases, National Yang-Ming University), Jonathan Schwartz (Department of Political Science, State University of New York), Shey-Ying Chen (Department of Emergency Medicine, National Taiwan University), et al.
Este resumen forma parte del esfuerzo de Prodavant ante el COVID-19 buscando hacer más accesibles artículos científicos internacionales puestos a disposición de la sociedad. Que aporte luz donde se necesite.
El cuidado de la movilidad entre la comunidad y los hospitales
Los investigadores del documento que aquí se reseña plantean una estrategia mejorada de “Control Grupal de Movilidad” usada con éxito durante el brote de SARS en Taiwán en 2003 para asegurar que tanto los trabajadores de la salud como los pacientes, visitantes y la comunidad estén protegidos de contagios potenciales.
La estrategia denominada por los investigadores como “Control Grupal de la Movilidad mejorado” interrumpe el contagio al interior de los hospitales, entre los hospitales y hacia la comunidad o desde la comunidad al hospital.
El modelo original de Control Grupal de Movilidad (CGM)
El CGM convencional es una estrategia integral que incluye:
1. Clasificación, filtrado, cribado de personas antes de que puedan entrar a las instalaciones de salud y hospitales
2. Separación estricta entre las diferentes zonas de riesgo de contagio de las instalaciones de salud
3. Requerimientos y protocolos estrictos sobre el uso de equipo de protección personal
4. Todo lo anterior acompañado de puntos de revisión de desinfección de manos
Los protocolos del Control Grupal de Movilidad incluyen un filtrado y clasificación inicial de asistentes a las instalaciones de salud y hospitalarias AFUERA de las instalaciones.
Cuando se detectaba a alguien con síntomas de infección se le redirigía directamente a través de una ruta separada y protegida a el área designada de “infección” ó de riesgo potencial. Dichas zonas “contaminadas” claramente distinguían:
- Zona contaminada
- Zona de transición
- Zonas limpias o sanitizadas
Este tipo de estrategias es muy importante para infecciones que se pueden transmitir no solamente de persona a persona sino para infecciones que se transmiten por estar en contacto con superficies que pudieron quedar expuestas o contaminadas con el virus sin importar que ya haya transcurrido cierto tiempo.
El “super-contagiador” que contagió hasta 82 personas
Durante el brote de otra enfermedad infecciosa (MERS 2015) en Korea se encontró una persona de las que se les denomina “super-contagiador” había provocado el contagio de 82 personas en un centro de salud.
Durante el análisis del “super-contagiador” se encontró que varios de los que resultaron contagiados no fueron contagiados por contacto directo sino por exposición y contacto a superficies contaminadas como:
- las cortinas separadoras de las camas del hospital
- perillas, grifos de agua y manivelas de uso regular en los baños públicos y zonas comunes de las instalaciones.
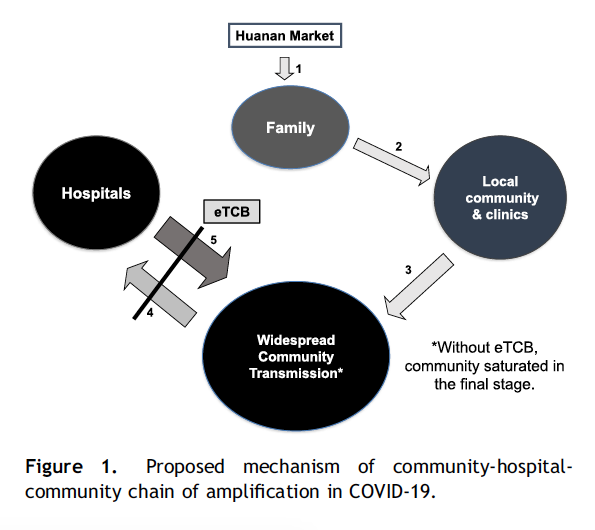
El ciclo constante de contagio COVID-19 en Wuhan (China) entre comunidad y hospitales
Los investigadores señalan que al inicio del brote de COVID-19 en Wuhan se identificó un ciclo creciente de contagio por contacto de superficies entre la comunidad local y las clínicas y hospitales cercanos por contaminación provocado por:
Salas de espera aglomeradas con gente infectada y sana.
La contaminación por hospitales inició cuando trabajadores de salud y visitantes regresaban a sus hogares infectando a sus comunidades.
A continuación, se muestra un gráfico del documento donde ilustran el proceso amplificador de contagio entre comunidad e instituciones de salud:
El modelo mejorado de Control Grupal de Movilidad
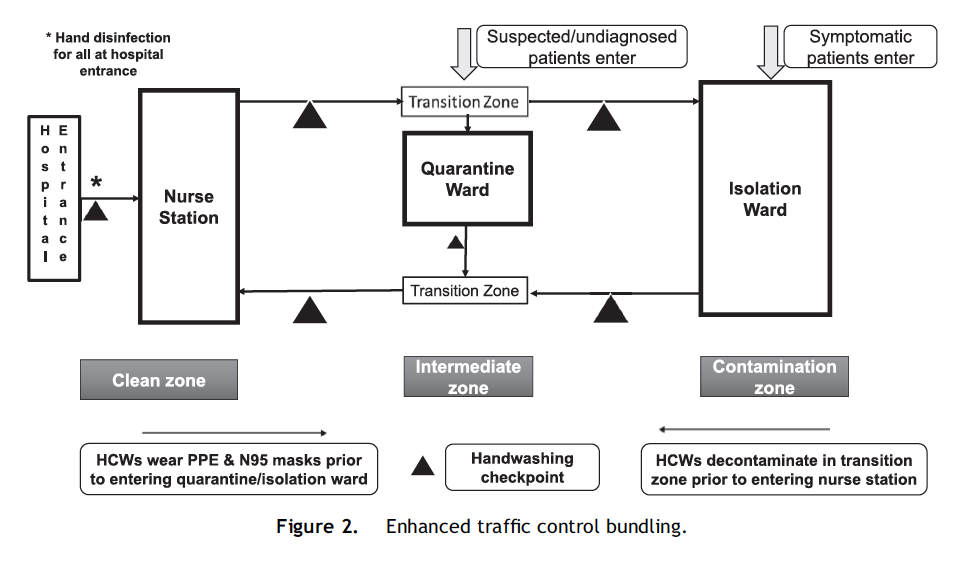
El modelo mejorado que proponen los investigadores incluye dos mejoras críticas:
1. Zona expandida con salas de cuarentena
2. Protección de infección y control higiénico de los visitantes
Zona expandida con salas de cuarentena
Donde el modelo tradicional contempla una zona contaminada (sala de aislamiento) y una zona de transición, el modelo mejorado expande la zona de transición agregando una “sala de cuarentena”.
Las “salas de cuarentena” albergan pacientes con síntomas atípicos y pacientes en espera de diagnósticos concluyentes. Estas personas son transferidas a las “salas de cuarentena” directamente de la zona de filtrado que está AFUERA de las instalaciones de salud y hospitalarias y son hospedadas en las salas durante el tiempo que sea necesario hasta que pase el período de incubación del contagio.
Las zonas descritas están separadas por “zonas de transición” con puntos de control para desinfección de manos y donde los trabajadores de salud que pasan entre zonas obligatoriamente deben usar de forma completa su equipo de protección personal.
Protección de infección y control higiénico de los visitantes
Para evitar el contagio entre la comunidad y el hospital se les obliga a todos los visitantes por medio de puestos de control a usar tapabocas y a desinfectarse continuamente las manos. Todo esto se acompaña actividades de limpieza extrema y desinfección de superficies y medio ambiente en las instalaciones.
A continuación, se muestra un gráfico del documento donde se esquematiza el modelo de “Control grupal de movilidad mejorado”.
Sí es posible romper el ciclo de infección entre comunidad y hospitales
El mecanismo de contagio por medio de contacto de superficies contaminadas es una realidad que se está presentando al interior y al exterior de los hospitales. Al contener los contagios relacionadas con clínicas, centros de salud y hospitales por medio de sistemas mejorados de Control grupal de movilidad es posible romper el ciclo de infección al interior de los hospitales, entre los hospitales y hacia la comunidad o desde la comunidad al hospital.
Recientemente la respuesta de Taiwan ante el COVID-19 ha sido reconocida entre los círculos de salud pública. Parte del éxito de Taiwan puede ser atribuido al éxito de romper la cadena y el ciclo de transmisión comunidad-centros de salud-comunidad. Por lo anterior los investigadores recomiendan enfáticamente la implementación de estrategias mejoradas de Control grupal de movilidad para contener la expansión de COVID-19.
¿Te interesa leer el artículo completo? Encuéntralo aquí: https://www.ncbi.nlm.nih.gov/pubmed/32205090
Bibliografía
Yen, M. Y., Schwartz, J., Chen, S. Y., King, C. C., Yang, G. Y., & Hsueh, P. R. (2020). Interrupting COVID-19 transmission by implementing enhanced traffic control bundling: Implications for global prevention and control efforts. Journal of microbiology, immunology, and infection.
Disclaimer
Este resumen no es una transcripción completa o idéntica del documento que reseña. Es un intento por capturar en términos amplios y sintetizados la naturaleza y el enfoque del tema tratado. Esta reseña se realizó con la intención de difundir de manera práctica, breve y en idioma español parte del conocimiento e investigaciones que se desarrollan durante la contingencia mundial del COVID-19. Se realizaron todos los esfuerzos para evitar errores de interpretación durante la reseña, cualquier falla en dicho esfuerzo habrá sido involuntaria. Las recomendaciones aquí reseñadas deberán ser evaluadas por un experto en la materia antes de ser implementadas. Dado que no se conocen las características a detalle de la situación, la responsabilidad deberá asumirse por el profesional que analice el caso y determine bajo su propio juicio la factibilidad de la implementación de ciertos lineamientos. Esperamos que difundir conocimiento internacional relacionado con la lucha contra el COVID-19 aporte nuevas avenidas de cooperación y solución a todos los que están en capacidad de hacerlo.
